Vidaza 25 Mg/Ml
SOUHRN ÚDAJŮ O PŘÍPRAVKU
PŘÍLOHA I
Vidaza 25 mg/ml prášek pro injekční suspenzi
2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ
Jedna injekční lahvička obsahuje azacitidinum 100 mg. Po rekonstituci obsahuje jeden ml suspenze azacitidinum 25 mg.
Úplný seznam pomocných látek viz bod 6.1.
3. LÉKOVÁ FORMA
Prášek pro injekční suspenzi.
Bílý lyofilizovaný prášek.
4. KLINICKÉ ÚDAJE
4.1 Terapeutické indikace
Přípravek Vidaza je indikován k léčbě dospělých pacientů, kteří nejsou způsobilí pro transplantaci hematopoetických kmenových buněk (haematopoietic stem cell transplantation, HSCT), s:
• myelodysplastickými syndromy (MDS) intermediárního rizika 2. stupně a vysokého rizika podle Mezinárodního prognostického skórovacího systému (International Prognostic Scoring System, IPSS),
• chronickou myelomonocytovou leukemií (CMML) s 10-29 % blastů v kostní dřeni bez myeloproliferativního onemocnění,
• akutní myeloidní leukemií (AML) s 20-30 % blastů a dysplazií ve více buněčných liniích, podle klasifikace Světové zdravotnické organizace (WHO),
• AML s > 30 % blastů v kostní dřeni podle klasifikace WHO.
4.2 Dávkování a způsob podání
Léčba přípravkem Vidaza má být zahájena a sledována lékařem zkušeným v používání chemoterapeutických látek. Pacienti musí být předléčeni antiemetiky proti nevolnosti a zvracení.
Dávkování
Doporučená počáteční dávka pro první léčebný cyklus pro všechny pacienty bez ohledu na výchozí hematologické laboratorní hodnoty je 75 mg/m2 povrchu těla, podávaná denně subkutánní injekcí po dobu 7 dnů, po kterých následuje období 21 dnů bez podávání přípravku (28denní léčebný cyklus).
Doporučuje se, aby byli pacienti léčeni minimálně 6 cykly. Léčba by měla trvat tak dlouho, dokud je přínosem pro pacienta, nebo do progrese onemocnění.
Pacienty je třeba sledovat ohledně hematologické odpovědi/toxicity a renální toxicity (viz bod 4.4). Může být třeba odložit zahájení dalšího cyklu nebo snížit dávku, jak je popsáno níže.
Laboratorní testy
Před zahájením léčby a před každým léčebným cyklem se mají provést jaterní testy, stanovit hladina sérového kreatininu a sérového bikarbonátu. Kompletní krevní obraz se má vyšetřit před zahájením léčby a podle potřeby ke sledování odpovědi a toxicity, nejméně však před každým léčebným cyklem.
Úprava dávky z důvodu hematologické toxicity
Hematologická toxicita je definována jako nejnižší počet krevních buněk dosažený za daný cyklus (nadir), jestliže je počet trombocytů < 50,0 x 109/l a/nebo absolutní počet neutrofilů (Absolute Neutrophil Count, ANC) < 1 x 109/l.
Úprava počtu je definována jako zvýšení počtu v buněčné linii (buněčných liniích), ve které (kterých) byla pozorována hematologická toxicita, o nejméně polovinu rozdílu mezi hodnotou nadir a výchozím počtem plus hodnota nadir (tj. počet krevních buněk při úpravě > hodnota nadir + (0,5 x [výchozí hodnota - hodnota nadir]).
Pacienti bez snížených výchozích hodnot počtů krevních buněk (tj. počet leukocytů >3,0x lď/l a ANC > 1,5 x lď/l a počet trombocytů > 75,0 x 109/l) před první léčbou
Jestliže je po léčbě přípravkem Vidaza pozorována hematologická toxicita, má být následující cyklus léčby odložen až do doby, kdy se obnoví počet trombocytů a ANC. Jestliže je úprava počtu krevních buněk dosažena do 14 dnů, není třeba snížit dávku. Pokud však úprava nebyla dosažena do 14 dnů, musí být dávka snížena podle následující tabulky. Po úpravě dávky je třeba obnovit trvání cyklu na dobu 28 dnů.
|
Hodnota nadir |
% dávky v dalším cyklu, jestliže úprava* nebyla dosažena do 14 dnů | |
|
ANC (x 109/l) |
Trombocyty (x 109/l) | |
|
< 1,0 |
<50,0 |
50% |
|
> 1,0 |
> 50,0 |
100 % |
|
*Úprava = počty krevních buněk > hodnota nad |
ir + (0,5 x [výchozí hodnota | |
- hodnota nadir])
Pacienti se sníženými výchozími hodnotami počtů krevních buněk (tj. počet leukocytů < 3,0x lď/l nebo ANC < 1,5 x lď/l nebo počet trombocytů < 75,0 x lď/l) před první léčbou Jestliže je po léčbě přípravkem Vidaza snížení počtu leukocytů nebo ANC nebo trombocytů oproti původnímu počtu před léčbou < 50 % nebo větší než 50 %, ale se zlepšením v diferenciaci některé buněčné linie, není třeba následující cyklus odkládat ani upravit dávku.
Jestliže je snížení počtu leukocytů nebo ANC nebo trombocytů větší než 50 % oproti původnímu počtu před léčbou a nedojde ke zlepšení v diferenciaci buněčných linií, má být následující cyklus léčby přípravkem Vidaza odložen až do doby, kdy se obnoví počet trombocytů a ANC. Jestliže je úprava počtu krevních buněk dosažena do 14 dnů, není třeba snížit dávku. Pokud však úprava nebyla dosažena do 14 dnů, měla by být stanovena celularita kostní dřeně. Jestliže je celularita kostní dřeně >50 %, není třeba upravit dávku. Jestliže je celularita kostní dřeně <50 %, je třeba odložit léčbu a snížit dávku podle následující tabulky:
|
Celularita kostní dřeně |
% dávky v dalším cyklu, jestliže úprava nebyla dosažena do 14 dnů | |
|
Úprava* <21 dnů |
Úprava* >21 dnů | |
|
15-50 % |
100 % |
50% |
|
< 15 % |
100 % |
33 % |
*Úprava = počty krevních buněk > hodnota nadir + (0,5 x [výchozí hodnota - hodnota nadir])
Po úpravě dávky je třeba obnovit trvání cyklu na dobu 28 dnů.
Zvláštní populace
Staršípacienti
Pro starší pacienty není doporučena žádná specifická úprava dávky. Protože u starších pacientů je vyšší pravděpodobnost snížené funkce ledvin, může být u nich vhodné sledovat funkci ledvin.
Pacienti s poruchou funkce ledvin
Pacientům s poruchou funkce ledvin lze azacitidin podávat bez úpravy úvodní dávky (viz bod 5.2). Jestliže dojde k nevysvětlitelnému snížení hladin sérového bikarbonátu na méně než 20 mmol/l, je třeba v dalším cyklu snížit dávku o 50 %. Jestliže dojde k nevysvětlitelnému zvýšení sérového kreatininu nebo dusíku močoviny v krvi (blood urea nitrogen, BUN) na > 2krát více než jsou výchozí hodnoty a nad horní hranici normy (upper limit of normal, ULN), má být další cyklus odložen až do doby návratu k normálním nebo výchozím hodnotám a dávka v dalším léčebném cyklu se má snížit o 50 % (viz bod 4.4).
Pacienti s poruchou funkce jater
Cílené studie u pacientů s poruchou funkce jater nebyly provedeny (viz bod 4.4). Pacienti s těžkou poruchou jater mají být pozorně sledováni ohledně výskytu nežádoucích účinků. U pacientů s poruchou funkce jater není před začátkem léčby doporučena žádná specifická úprava počáteční dávky; následné úpravy dávky mají být provedeny v závislosti na hematologických laboratorních hodnotách. Přípravek Vidaza je kontraindikován u pacientů s pokročilými maligními nádory jater (viz body 4.3 a 4.4).
Pediatrická populace
Bezpečnost a účinnost přípravku Vidaza u dětí ve věku od 0 do 17 let nebyla dosud stanovena. Nejsou dostupné žádné údaje.
Způsob podání
Rekonstituovaný přípravek Vidaza se podává subkutánní injekcí do horní části paže, do stehna nebo do břicha. Místa vpichu injekce je třeba střídat. Další injekce je třeba podávat nejméně 2,5 cm od předchozího místa a nikdy ne do citlivého místa, do podlitiny, do zarudlého nebo zatvrdlého místa.
Suspenze se nesmí po rekonstituci filtrovat. Návod k rekonstituci tohoto léčivého přípravku před jeho podáním je uveden v bodě 6.6.
4.3 Kontraindikace
Hypersenzitivita na léčivou látku nebo na kteroukoli pomocnou látku uvedenou v bodě 6.1.
Pokročilé maligní nádory jater (viz bod 4.4).
Kojení (viz bod 4.6).
4.4 Zvláštní upozornění a opatření pro použití
Hematologická toxicita
Léčba azacitidinem je spojena s výskytem anémie, neutropenie a trombocytopenie, zejména během prvních 2 cyklů (viz bod 4.8). Kompletní krevní obraz je třeba provádět podle potřeby ke sledování odpovědi a toxicity, nejméně však před každým léčebným cyklem. Po podání doporučené dávky pro první cyklus se další dávka pro následující cykly může snížit nebo se její podání může odložit v závislosti na hodnotách nadir a hematologické odpovědi (viz bod 4.2). Pacienti musí být upozorněni, aby okamžitě hlásili výskyt horečky. Pacientům i lékařům se také doporučuje, aby si všímali jakýchkoli známek a příznaků krvácení.
Porucha funkce jater
Cílené studie u pacientů s poruchou funkce jater nebyly provedeny. U pacientů s vysokou nádorovou zátěží z důvodu metastatického onemocnění bylo během léčby azacitidinem hlášeno progresivní hepatické kóma i smrt, a to obzvlášť u pacientů s výchozí hodnotou sérového albuminu < 30 g/l. Azacitidin je kontraindikován u pacientů s pokročilými maligními nádory jater (viz bod 4.3).
Porucha funkce ledvin
U pacientů léčených intravenózně azacitidinem v kombinaci s dalšími chemoterapeutickými přípravky byly hlášeny renální abnormality počínaje zvýšenou hladinou sérového kreatininu až po selhání ledvin a smrt. U 5 pacientů s chronickou myeloidní leukémií (CML), léčených azacitidinem a etoposidem, se navíc vyvinula tubulární acidóza, definovaná jako pokles hladiny sérového bikarbonátu na < 20 mmol/l ve spojení s alkalickou močí a hypokalémií (sérový draslík < 3 mmol/l). Jestliže dojde k nevysvětlitelnému snížení hladiny sérového bikarbonátu (< 20 mmol/l) nebo ke zvýšení hladiny sérového kreatininu nebo BUN, je třeba dávku snížit nebo její podání odložit (viz bod 4.2).
Pacienti mají být poučeni, že je nezbytné neprodleně nahlásit vznik oligurie a anurie ošetřujícímu lékaři.
Přestože nebyly zaznamenány žádné klinicky významné rozdíly ve frekvenci nežádoucích účinků u pacientů s normální funkcí ledvin ve srovnání s pacienty s poruchou funkce ledvin, je nutné u pacientů s poruchou funkce ledvin pozorně sledovat toxicitu, protože azacitidin a/nebo jeho metabolity jsou vylučovány zejména ledvinami (viz bod 4.2).
Laboratorní testy
Před zahájením léčby a před každým léčebným cyklem se mají provést jaterní testy, stanovit hladina sérového kreatininu a sérového bikarbonátu. Kompletní krevní obraz se má provádět před zahájením léčby a podle potřeby ke sledování odpovědi a toxicity, nejméně však před každým léčebným cyklem, viz také bod 4.8.
Onemocnění srdce a plic
Pacienti s anamnézou těžkého městnavého srdečního selhání, klinicky nestabilního srdečního onemocnění nebo onemocnění plic byli z pivotních registračních studií (AZA PH GL 2003 CL 001 a AZA-AML-001) vyřazeni, a proto nebyla u těchto pacientů stanovena bezpečnost a účinnost azacitidinu. Nedávné údaje z klinického hodnocení u pacientů se známou anamnézou kardiovaskulárního nebo plicního onemocnění prokázaly významně zvýšený výskyt srdečních příhod v souvislosti s azacitidinem (viz bod 4.8). Z toho důvodu je doporučeno při předepisování azacitidinu těmto pacientům postupovat s obezřetností. Před léčbou a v průběhu léčby je třeba zvážit kardiopulmonální vyšetření.
Nekrotizující fasciitida
U pacientů léčených přípravkem Vidaza byla hlášena nekrotizující fasciitida včetně případů s fatálním průběhem. U pacientů, u kterých se rozvine nekrotizující fasciitida, se má ukončit terapie přípravkem Vidaza a má se urychleně zahájit vhodná léčba.
Syndrom nádorového rozpadu
U pacientů s vysokým nádorovým zatížením před započetím léčby je riziko vzniku syndromu nádorového rozpadu. Tyto pacienty je třeba pozorně sledovat a přijmout příslušná opatření.
4.5 Interakce s jinými léčivými přípravky a jiné formy interakce
Na základě in vitro údajů se metabolismus azacitidinu nezdá být zprostředkován izoenzymy cytochromu P450 (CYP), UDP-glukuronosyltransferázou (UGT), sulfotransferázou (SULT) a glutathiontransferázou (GST); interakce spojené s těmito metabolickými enzymy in vivo se proto považují za nepravděpodobné.
Klinicky významné inhibiční nebo indukční účinky azacitidinu na enzymy cytochromu P450 jsou nepravděpodobné (viz bod 5.2).
Žádné cílené klinické studie lékových interakcí s azacitidinem nebyly provedeny.
4.6 Fertilita, těhotenství a kojení
Ženy ve fertilním věku / Antikoncepce u mužů a žen
Ženy ve fertilním věku a muži musí používat během léčby a ještě 3 měsíce po ukončení terapie účinnou antikoncepci.
Adekvátní údaje o podávání azacitidinu těhotným ženám nejsou k dispozici. Studie na myších prokázaly reprodukční toxicitu (viz bod 5.3). Potenciální riziko pro člověka není známé. Na základě výsledků studií na zvířatech a mechanismu účinku by azacitidin neměl být používán během těhotenství, zejména během prvního trimestru, pokud to není nezbytně nutné. V každém individuálním případu je nutné zvážit přínosy léčby oproti možnému riziku pro plod.
Kojení
Není známo, zda se azacitidin nebo jeho metabolity vylučují do lidského mateřského mléka. Z důvodu potenciálních závažných nežádoucích účinků na kojené dítě je kojení během léčby azacitidinem kontraindikováno.
Fertilita
Údaje o účincích azacitidinu na plodnost u lidí nejsou k dispozici. U zvířat byly při použití azacitidinu zdokumentovány nežádoucí reakce na plodnost samců (viz bod 5.3). Muže je třeba upozornit, aby po dobu léčby nepočali dítě a používali během léčby a ještě 3 měsíce po ukončení terapie účinnou antikoncepci. Před zahájením léčby se má mužům doporučit, aby se informovali o možnosti uchování spermatu.
4.7 Účinky na schopnost řídit a obsluhovat stroje
Azacitidin má malý nebo mírný vliv na schopnost řídit nebo obsluhovat stroje. Při používání azacitidinu byla hlášena únava. Z tohoto důvodu je doporučena při řízení nebo obsluhování strojů opatrnost.
4.8 Nežádoucí účinky
Shrnutí bezpečnostního profilu
Dospělá populace sMDS, CMML aAML (20-30 % blastů v kostní dřeni)
Nežádoucí účinky považované za možná nebo pravděpodobně související s podáváním přípravku Vidaza se objevily u 97 % pacientů.
Nejčastěji zaznamenané závažné nežádoucí účinky v pivotní studii (AZA PH GL 2003 CL 001), které byly rovněž hlášeny v podpůrných studiích (CALGB 9221 a CALGB 8921), zahrnují febrilní neutropenii (8 %) a anémii (2,3 %). Další závažné nežádoucí účinky z těchto 3 studií zahrnují infekce, jako je neutropenická sepse (0,8 %) a pneumonie (2,5 %) (některé s fatálními následky), trombocytopenii (3,5 %), hypersenzitivní reakce (0,25 %) a případy krvácení (např. cerebrální krvácení [0,5 %], gastrointestinální krvácení [0,8 %] a intrakraniální krvácení [0,5 %]).
Nejčastěji hlášené nežádoucí účinky v souvislosti s léčbou azacitidinem byly hematologické reakce (71,4 %) zahrnující trombocytopenii, neutropenii a leukopenii (obvykle stupně 3-4), gastrointestinální případy (60,6 %) zahrnující nauzeu, zvracení (obvykle stupně 1-2) nebo reakce v místě vpichu injekce (77,1 %, obvykle stupně 1-2).
Dospělá populace ve věku 65 let nebo více s AML s > 30% blastů v kostní dřeni Nejčastěji zaznamenané závažné nežádoucí účinky (> 10 %) ve studii AZA-AML-001 v léčebné skupině s azacitidinem zahrnují febrilní neutropenii (25,0 %), pneumonii (20,3 %) a pyrexii (10,6 %). Další, méně často hlášené závažné nežádoucí účinky v léčebné skupině s azacitidinem zahrnují sepsi (5,1 %), anémii (4,2 %), neutropenickou sepsi (3,0 %), infekci močových cest (3,0 %), trombocytopenii (2,5 %), neutropenii (2,1 %), celulitidu (2,1 %), závrať (2,1 %) a dyspnoe (2,1 %).
Nejčastěji hlášené (> 30 %) nežádoucí účinky v souvislosti s léčbou azacitidinem byly gastrointestinální nežádoucí účinky zahrnující zácpu (41,9 %), nauzeu (39,8 %) a průjem (36,9 %), (obvykle stupně 1-2), celkové poruchy a reakce v místě aplikace zahrnující pyrexii (37,7 %; obvykle stupně 1-2) a hematologické nežádoucí účinky zahrnující febrilní neutropenii (32,2 %) a neutropenii (30,1 %), (obvykle stupně 3-4).
Přehled nežádoucích účinků v tabulce
Tabulka 1 níže obsahuje nežádoucí účinky související s léčbou azacitidinem zaznamenané v hlavních klinických studiích s MDS a AML a během sledování po uvedení léku na trh.
Četnosti jsou definovány následujícím způsobem: velmi časté (> 1/10), časté (> 1/100 až < 1/10), méně časté (> 1/1 000 až <1 /100), vzácné (> 1/10 000 až < 1/1 000), velmi vzácné (< 1/10 000), není známo (z dostupných údajů nelze určit). V každé skupině četností jsou nežádoucí účinky seřazeny podle klesající závažnosti. Nežádoucí účinky jsou v níže uvedené tabulce zařazeny podle nejvyšší frekvence, ve které byly pozorovány v kterékoli z hlavních klinických studií.
Tabulka 1: Nežádoucí účinky hlášené u pacientů sMDS nebo AML léčených azacitidinem (v klinických studiích a po uvedení léku na trh)
|
Třídy orgánových systémů |
Velmi časté |
Časté |
Méně časté |
Vzácné |
Není zná mo |
|
Infekce a infestace |
pneumonie* (zahrnující bakteriální, virovou a mykotickou), nasofaryngitida |
sepse* (zahrnující bakteriální, virovou a mykotickou), neutropenická sepse*, infekce dýchacího traktu (zahrnuje infekci horních cest dýchacích a bronchitidu), infekce močových cest, celulitida (flegmóna), diverkulitida, orální mykotická infekce, sinusitida, faryngitida, rinitida, herpes simplex, kožní infekce |
nekrotizující fasciitida* | ||
|
Poruchy krve a lymfatického systému |
febrilní neutropenie*, neutropenie, leukopenie, trombocytopenie, |
pancytopenie*, selhání kostní dřeně | |||
|
Poruchy imunitního systému |
hypersenzitiv ní reakce | ||||
|
Poruchy metabolismu a výživy |
anorexie, snížená chuť k jídlu, hypokalémie |
dehydratace |
Syndro m nádorov ého rozpadu | ||
|
Psychiatrické poruchy |
stav zmatenosti, úzkost | ||||
|
Poruchy nervového systému |
závrať, bolest hlavy |
intrakraniální krvácení*, synkopa, somnolence, letargie | |||
|
Poruchy oka |
krvácení do oka, krvácení do spojivek | ||||
|
Cévní poruchy |
hypotenze*, hypertenze, ortostatická hematom |
|
Třídy orgánových systémů |
Velmi časté |
Časté |
Méně časté |
Vzácné |
Není zná mo |
|
Respirační, hrudní a mediastinální poruchy |
dyspnoe, epistaxe |
pleurální efuze, námahová dyspnoe, faryngolaryngeální bolest |
interstici ální onemoc nění plic | ||
|
Gastro- intestinální poruchy |
průjem, zvracení, zácpa, nevolnost, bolest břicha (zahrnuje horní část gastrointestinálního traktu a abdominální diskomfort) |
gastrointestinální krvácení* (včetně krvácení z dutiny ústní), hemoroidální krvácení, stomatitida, krvácení dásní, dyspepsie | |||
|
Poruchy jater a žlučových cest |
selhání jater*, progresivní hepatické kóma | ||||
|
Poruchy kůže a podkožní tkáně |
petechie, svědění (včetně generalizovaného), ekchymóza |
purpura, alopecie, kopřivka, erytém, makulární vyrážka |
akutní febrilní neutrofilní dermatóza, pyoderma gangrenosum | ||
|
Poruchy svalové a kosterní soustavy a pojivové tkáně |
artralgie, muskuloskeletální bolest (zahrnuje bolest zad, kostí a bolest v končetině) |
svalové křeče, myalgie | |||
|
Poruchy ledvin a močových cest |
selhání ledvin*, hematurie, zvýšená hladina sérového kreatininu |
renální tubulární acidóza | |||
|
Celkové poruchy a reakce v místě aplikace |
pyrexie*, únava, astenie, bolest na hrudi, erytém v místě vpichu injekce, bolest v místě vpichu injekce, reakce v místě vpichu injekce (nespecifikovaná) |
podlitina, hematom, ztvrdlina, vyrážka, svědění, zánět, změny barvy kůže, uzlinky a krvácení (v místě vpichu), malátnost, zimnice, krvácení v místě katetru |
nekróza v místě vpichu | ||
|
Vyšetření |
pokles tělesné hmotnosti |
* = vzácně byly hlášeny případy s fatálním průběhem
Popis vybraných nežádoucích účinků
Hematologické nežádoucí reakce
Nejčastěji hlášené (> 10 %) hematologické nežádoucí reakce související s léčbou azacitidinem zahrnují anémii, trombocytopenii, neutropenii, febrilní neutropenii a leukopenii; obvykle stupně 3 nebo 4. Větší riziko vzniku těchto příhod je během prvních 2 cyklů, potom se u pacientů s úpravou
hematologické funkce objevují s menší četností. Většina hematologických nežádoucích reakcí byla kontrolována rutinním sledováním kompletního krevního obrazu, a, podle potřeby, pozdějším podáním azacitidinu v dalším cyklu, profylaktickými antibiotiky a/nebo podpůrnou léčbou růstovým faktorem (např. G-CSF) v případě neutropenie, a transfuzemi v případě anémie nebo trombocytopenie.
Infekce
Myelosuprese může vést k neutropenii a zvýšenému riziku infekce. U pacientů léčených azacitidinem byly hlášeny závažné nežádoucí účinky, jako například sepse, zahrnující neutropenickou sepsi, a pneumonie, některé s fatálními následky. Infekce mohou být léčeny pomocí antiinfektiv spolu s podpůrnou léčbou růstovým faktorem (např. G-CSF) v případě neutropenie.
Krvácení
U pacientů používajících azacitidin se může objevit krvácení. Byly hlášeny závažné nežádoucí účinky, jako například gastrointestinální krvácení a intrakraniální krvácení. U pacientů je nutné sledovat známky a příznaky krvácení, a to zejména u pacientů s dříve existující nebo s léčbou související trombocytopenií.
Hypersenzitivita
U pacientů léčených azacitidinem byly hlášeny závažné hypersenzitivní reakce. V případě reakcí podobných anafylaktickým reakcím je třeba léčbu azacitidinem okamžitě přerušit a zahájit příslušnou symptomatickou léčbu.
Nežádoucí účinky na kůži a podkoží
Většina nežádoucích účinků na kůži a podkoží souvisela s místem vpichu injekce. Žádný z těchto nežádoucích účinků nevedl v pivotních studiích k přerušení léčby azacitidinem, nebo ke snížení dávek azacitidinu. Většina nežádoucích účinků se objevila v prvních 2 cyklech s tendencí snižování četnosti v dalších cyklech. Nežádoucí účinky podkoží, jako je vyrážka/zánět/svědění v místě vpichu injekce, vyrážka, erytém a kožní léze mohou vyžadovat doprovodnou léčbu dalšími léčivými přípravky, například antihistaminiky, kortikosteroidy a nesteroidními protizánětlivými léčivými přípravky (NSAID). Tyto kožní reakce je nutné odlišit od infekcí měkkých tkání, které se občas vyskytnou v místě vpichu injekce. Po uvedení přípravku na trh byly při podávání azacitidinu hlášeny infekce měkkých tkání, zahrnující infekční celulitidu (flegmóna), a nekrotizující fasciitidu, které ve vzácných případech vedly k úmrtí. Informace o klinické kontrole nežádoucích účinků infekčního charakteru jsou uvedeny v bodě 4.8 Infekce.
Gastrointestinální nežádoucí účinky
Nejčastěji hlášené gastrointestinální nežádoucí účinky v souvislosti s léčbou azacitidinem zahrnují zácpu, průjem, nevolnost a zvracení. Tyto nežádoucí účinky byly léčeny symptomaticky antiemetiky v případě nevolnosti a zvracení, protiprůjmovými prostředky v případě průjmu a laxativy a/nebo přípravky na změkčení stolice v případě zácpy.
Nežádoucí účinky na ledviny
U pacientů léčených azacitidinem byly hlášeny renální abnormality v rozsahu od zvýšení hladiny sérového kreatininu a hematurie po renální tubulární acidózu, selhání ledvin a úmrtí (viz bod 4.4).
Nežádoucí účinky na játra
U pacientů s rozsáhlou nádorovou zátěží způsobenou metastatickým rozsevem byl vzácně v průběhu léčby azacitidinem zaznamenán výskyt jaterního selhání, progresivního jaterního kómatu a úmrtí (viz bod 4.4).
Srdeční příhody
Údaje z klinického hodnocení umožňujícího účast pacientů se známou anamnézou kardiovaskulárního nebo plicního onemocnění prokázaly statisticky významný nárůst srdečních příhod u pacientů s nově diagnostikovanou akutní myeloidní leukémií léčenou azacitidinem (viz bod 4.4).
Starší populace
K dispozici je pouze omezené množství informací o použití azacitidinu u pacientů ve věku >85 let (se 14 [5,9 %] pacienty ve věku >85 let ve studii AZA-AML-001).
Hlášení podezření na nežádoucí účinky
Hlášení podezření na nežádoucí účinky po registraci léčivého přípravku je důležité. Umožňuje to pokračovat ve sledování poměru přínosů a rizik léčivého přípravku. Žádáme zdravotnické pracovníky, aby hlásili podezření na nežádoucí účinky prostřednictvím národního systému hlášení nežádoucích účinků uvedeného v Dodatku V.
4.9 Předávkování
Během klinických studií byl hlášen jeden případ předávkování azacitidinem. Po jedné intravenózní dávce přibližně 290 mg/m2, téměř 4násobku doporučené počáteční dávky, se u pacienta vyskytly průjem, nevolnost a zvracení.
V případě předávkování je potřeba u pacienta sledovat krevní obraz a je-li nezbytné podat podpůrnou léčbu. Na předávkování azacitidinem není známa žádná specifická protilátka.
5. FARMAKOLOGICKÉ VLASTNOSTI
5.1 Farmakodynamické vlastnosti
Farmakoterapeutická skupina: Cytostatika, analogy pyrimidinu; ATC kód: L01BC07 Mechanismus účinku
Předpokládá se, že antineoplastické účinky azacitidinu se uskutečňují pomocí mnoha mechanismů zahrnujících cytotoxicitu na abnormální hematopoetické buňky v kostní dřeni a hypometylaci DNA. Cytotoxický účinek azacitidinu může být výsledkem řady mechanismů, včetně inhibice DNA, RNA a proteinové syntézy, inkorporace do RNA a DNA a aktivace drah vedoucích k poškození DNA. Neproliferující buňky jsou na azacitidin relativně necitlivé. Inkorporace azacitidinu do DNA má za následek deaktivaci DNA metyltransferáz, což vede k hypometylaci DNA. Hypometylace DNA aberantně metylovaných genů zapojených do regulace normálního buněčného cyklu, diferenciace a dráhy buněčné smrti mohou mít za následek opětovnou exprimaci genů a obnovení funkcí potlačujících tvorbu nádorů u nádorových buněk. Relativní význam hypometylace DNA oproti cytotoxicitě nebo jiným účinkům azacitidinu na klinické výsledky nebyl stanoven.
Klinická účinnost a bezpečnost
Dospělá populace (MDS, CMML aAML [20-30 % blastů v kostní dřeni])
Účinnost a bezpečnost přípravku Vidaza byly studovány v mezinárodní, multicentrické, kontrolované, otevřené, randomizované, komparativní studii fáze 3 s paralelními skupinami (AZA PH GL 2003 CL 001) u dospělých pacientů s: myelodysplastickými syndromy (MDS) intermediárního rizika 2. stupně a vysokého rizika podle mezinárodního prognostického skórovacího systému (IPSS), refrakterní anémií s nadbytkem blastů (Refractory Anaemia with Excess Blasts, RAEB), refrakterní anémií s nadbytkem blastů v transformaci (Refractory Anaemia with Excess Blasts in Transformation, RAEB-T) a modifikovanou chronickou myelomonocytovou leukemií (mCMML) podle francouzsko-americko-britského klasifikačního systému (FAB). Pacienti s RAEB-T (21-30 % blastů) jsou nyní podle aktuálního klasifikačního systému WHO považováni za pacienty s akutní myeloidní leukemií (AML). Léčba azacitidinem spolu s nejlepší podpůrnou léčbou (Best Supportive Care, BSC) (n = 179) byla porovnávána s konvenčními režimy léčby (Conventional Care Regimens, CCR). CCR se skládaly ze samostatné BSC (n = 105), léčby cytarabinem v nízkých dávkách spolu s BSC (n = 49) nebo standardní indukční chemoterapie spolu s BSC (n = 25). Před randomizací byli pacienti svými lékaři předrozděleni do jedné ze tří skupin CCR. Pokud nebyli pacienti randomizováni do skupiny s přípravkem Vidaza, obdrželi tuto předem zvolenou léčbu. Jedním z kritérií pro zařazení do studie byl požadavek, aby pacienti měli výkonnostní stav ECOG (Eastern Cooperative Oncology
Group performance status) 0-2. Pacienti se sekundárním MDS byli ze studie vyloučeni. Primárním cílovým parametrem účinnosti ve studii byla celková doba přežití. Přípravek Vidaza byl podáván v subkutánní dávce 75 mg/m2 denně po dobu 7 dnů, po kterých následovalo období bez podávání přípravku 21 dnů (28denní léčebný cyklus), s mediánem 9 cyklů (rozmezí = 1-39) a průměrem 10,2 cyklu. Medián věku populace všech randomizovaných pacientů (intent to treat, ITT) byl 69 let (rozmezí 38 až 88 let).
V ITT analýze 358 pacientů (179 léčených azacitidinem a 179 CCR) byla léčba přípravkem Vidaza spojena s mediánem doby přežití 24,46 měsíců oproti 15,02 měsíců u pacientů léčených CCR, rozdíl byl 9,4 měsíců, se stratifikovanou log-rank p-hodnotou 0,0001. Poměr rizika pro léčebný efekt byl 0,58 (95% CI: 0,43; 0,77). Četnost dvouletého přežívání byla 50,8 % u pacientů léčených azacitidinem oproti 26,2 % u pacientů léčených CCR (p < 0,0001).
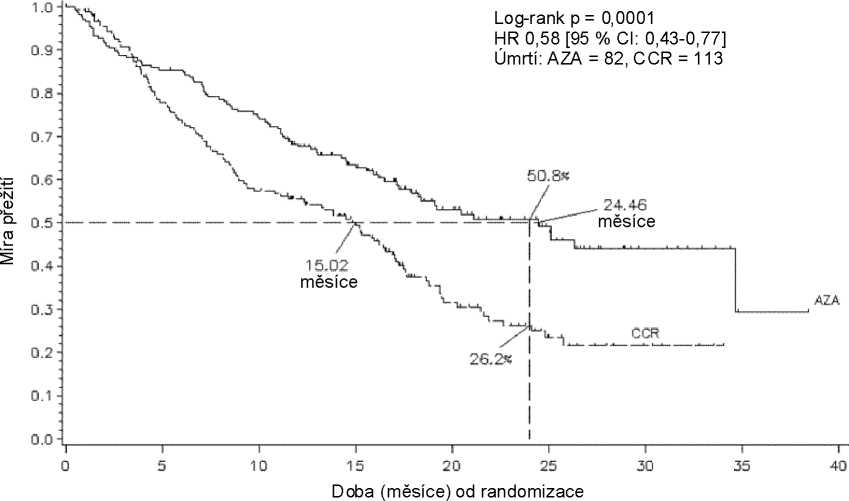
Počet s rizikem
AZA 179 152 130 85 52 30 10 1 O
CCR 179 132 9 5 69 32 U 5 0 O
Legenda: AZA = azacitidin; CCR = konvenční režimy léčby; CI = interval spolehlivosti (confidence interval); HR = poměr rizika (hazard ratio)
Přínosy léčby přípravkem Vidaza k době přežití byly konzistentní bez ohledu na druh léčby CCR (samotná BSC, léčba cytarabinem v nízkých dávkách spolu s BSC nebo standardní indukční chemoterapie spolu s BSC) v kontrolní skupině.
Při analýze cytogenetických podskupin podle IPSS byly pozorovány podobné výsledky mediánu celkové doby přežití ve všech skupinách (s příznivou, intermediální, nepříznivou cytogenetikou, včetně monozomie 7).
V analýzách věkových podskupin bylo ve všech skupinách (< 65 let, > 65 let a >75 let) pozorováno zvýšení mediánu celkové doby přežití.
Léčba přípravkem Vidaza byla spojena s mediánem doby do úmrtí nebo transformace na AML 13,0 měsíců oproti 7,6 měsíců u pacientů s léčbou CCR, tj. zlepšení o 5,4 měsíce se stratifikovanou log-rank p-hodnotou 0,0025.
Léčba přípravkem Vidaza byla také spojena se snížením výskytu cytopenie a s ní souvisejících příznaků. Léčba přípravkem Vidaza vedla ke snížení potřeby transfuzí erytrocytů a trombocytů. Z pacientů ve skupině léčené azacitidinem, kteří byli na počátku studie závislí na transfuzi erytrocytů, se 45 % z těchto pacientů stalo během léčby nezávislými na transfuzi, v porovnání s 11,4 % pacientů v kombinovaných skupinách CCR (statisticky významný (p < 0,0001) rozdíl 33,6 % (95% CI: 22,4; 44,6). U pacientů zpočátku závislých na transfuzi erytrocytů, kteří se stali nezávislými, byl medián doby trvání nezávislosti na transfuzi ve skupině s azacitidinem 13 měsíců.
Odpověď na léčbu byla hodnocena výzkumným pracovníkem nebo nezávislou hodnotící komisí (IndependentReview Committee, IRC). Celková odpověď (kompletní remise [CR] + částečná remise [PR]) stanovená výzkumným pracovníkem byla 29 % ve skupině s azacitidinem a 12 % v kombinované skupině CCR (p = 0,0001). Celková odpověď (CR + PR) ve studii AZA PH GL 2003 CL 001, stanovená IRC, byla 7 % (12/179) ve skupině s azacitidinem a 1 % (2/179) v kombinované skupině CCR (p = 0,0113). Rozdíly v hodnocení odpovědi mezi IRC a výzkumným pracovníkem jsou následkem kritérii mezinárodní pracovní skupiny (International Working Group, IWG), které požadují zlepšení počtu buněk v periferní krvi a udržení tohoto zlepšení po dobu alespoň 56 dnů. Přínos k době přežití byl prokázán i u pacientů, u kterých nebyla docílena kompletní/částečná odpověď na léčbu azacitidinem. Zlepšení hematologických hodnot (větší nebo menší) bylo dosaženo podle hodnocení IRC u 49 % pacientů léčených azacitidinem v porovnání s 29 % pacientů v kombinované skupině CCR (p < 0,0001).
U pacientů s jednou nebo více cytogenetickými abnormalitami na počátku studie bylo procento pacientů s velkou cytogenetickou odpovědí podobné v skupině s azacitidinem a v kombinované skupině CCR. Malá cytogenetická odpověď byla statisticky významně (p = 0,0015) vyšší ve skupině s azacitidinem (34 %) v porovnání s kombinovanou skupinou CCR (10 %).
Dospělá populace ve věku 65 let nebo více s AML s > 30% blastů v kostní dřeni
Níže uvedené výsledky představují populaci všech randomizovaných pacientů (ITT) ve studii AZA-
AML-001 (pro schválenou indikaci viz bod 4.1).
Účinnost a bezpečnost přípravku Vidaza byly studovány v mezinárodní, multicentrické, kontrolované, otevřené studii fáze 3 s paralelními skupinami u pacientů ve věku 65 let a více, u kterých byla nově diagnostikovaná AML de novo nebo sekundární AML s > 30 % blastů v kostní dřeni podle klasifikace WHO, kteří nebyli vhodní k HSCT. Přípravek Vidaza spolu s BSC (n = 241) byly srovnávány s CCR. CCR se skládaly ze samostatné BSC (n = 45), léčby cytarabinem v nízkých dávkách spolu s BSC (n = 158) nebo standardní intenzivní chemoterapie cytarabinem a antracyklinem spolu s BSC (n = 44). Před randomizací byli pacienti svými lékaři předrozděleni do jedné ze tří skupin CCR. Pokud nebyli pacienti randomizováni do skupiny s přípravkem Vidaza, dostávali předem zvolenou léčbu. Jedním z kritérií pro zařazení do studie byl požadavek, aby pacienti měli výkonnostní stav ECOG 0-2 a střední nebo nízké riziko cytogenetických abnormalit. Primárním cílovým parametrem účinnosti ve studii byla celková doba přežití.
Přípravek Vidaza byl podáván v subkutánní dávce 75 mg/m2/den po dobu 7 dnů, po kterých následovalo období bez podávání přípravku 21 dnů (28denní léčebný cyklus), s mediánem 6 cyklů (rozmezí: 1 až 28), u pacientů se samostatnou BSC byl medián 3 cykly (rozmezí: 1 až 20), u pacientů s cytarabinem v nízkých dávkách byl medián 4 cykly (rozmezí: 1 až 25) a u pacientů podstupujících standardní intenzivní chemoterapii byl medián 2 cykly (rozmezí: 1 až 3, indukční cyklus spolu s 1 nebo 2 konsolidačními cykly).
Jednotlivé parametry na počátku studie byly u skupiny s přípravkem Vidaza a u skupiny s CCR srovnatelné. Medián věku subjektů byl 75,0 let (rozmezí: 64 až 91 let), 75,2 % byli běloši a 59,0 % byli muži. Na počátku studie bylo 60,7 % klasifikováno jako AML jinak nespecifikovaná, 32,4 % AML se změnami spojenými s myelodysplazií, 4,1 % myeloidní novotvary spojené s terapií a 2,9 % AML s rekurentními genetickými abnormalitami podle klasifikace WHO.
V ITT analýze 488 pacientů (241 léčených přípravkem Vidaza a 247 CCR) byla léčba přípravkem Vidaza spojena s mediánem doby přežití 10,4 měsíce oproti 6,5 měsícům u pacientů léčených CCR, rozdíl byl 3,8 měsíce, se stratifikovanou log-rank p-hodnotou 0,1009 (dvoustrannou). Poměr rizik pro léčebný efekt byl 0,85 (95% CI = 0,69; 1,03). Výskyt jednoletého přežívání byl 46,5 % u pacientů léčených přípravkem Vidaza oproti 34,3 % u pacientů léčených CCR.
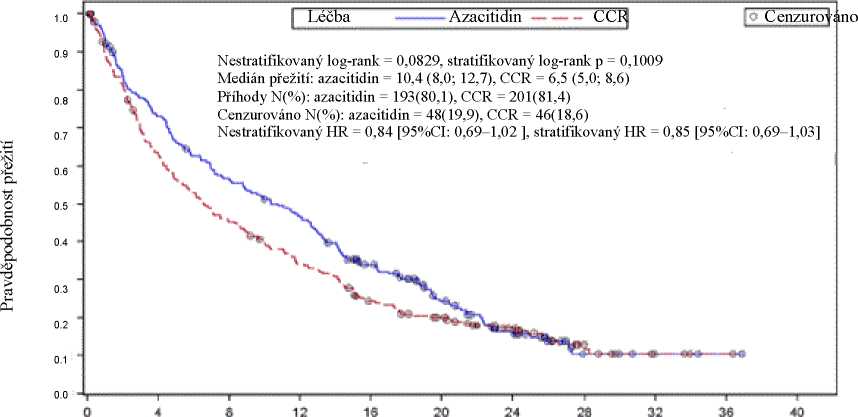
Počet s rizikem Doba (měsíce) od randomizace
CCR 2*7 150 1DÍ 80 03 *0 29 10
Azacitidin 2*1 174 133 ’0S 73 44 22 5 3 2
stav ECOG (0 nebo 1 a 2), cytogenetické riziko na počátku studie (střední a nízké), geografický region, klasifikace AML podle WHO (včetně AML se změnami souvisejícími s myelodysplazií), počet leukocytů na počátku studie (< 5 x 109/l a > 5 x 109/l), počet blastů v kostní dřeni na počátku studie (< 50 % a > 50 %) a MDS v anamnéze] byla zjištěna tendence k přínosu k celkovému přežití ve prospěch přípravku Vidaza. V několika předem specifikovaných podskupinách dosáhl poměr rizika celkové doby přežití statistické významnosti, včetně pacientů s nízkým cytogenetickým rizikem, pacientů s AML se změnami spojenými s myelodysplazií, pacientů ve věku < 75 let , ženských pacientek a pacientů bílé rasy.
Hematologická a cytogenetická odpověď na léčbu byla hodnocena výzkumným pracovníkem a IRC s podobnými výsledky. Míra celkové odpovědi (kompletní remise [CR] + kompletní remise s nekompletní úpravou počtu krvinek [CRi]) stanovená IRC byla 27,8 % ve skupině s přípravkem Vidaza a 25,1 % v kombinované skupině CCR (p = 0,5384). U pacientů, kteří dosáhli CR nebo CRi, byl medián doby remise 10,4 měsíce (95% CI = 7,2; 15,2) u subjektů s přípravkem Vidaza a 12,3 měsíce (95% CI = 9,0; 17,0) u subjektů s CCR. Přínos k přežití byl také prokázán u pacientů, kteří nedosáhli úplné odpovědi, u přípravku Vidaza ve srovnání s CCR.
Léčba přípravkem Vidaza vedla ke zlepšení počtů krvinek v periferní krvi a ke snížení potřeby transfuzí erytrocytů a trombocytů. Pokud subjekt podstoupil jednu transfuzi nebo více transfuzí erytrocytů, resp. trombocytů v průběhu 56 dnů (8 týdnů) před randomizací nebo v průběhu randomizace, byl na počátku studie považován za pacienta závislého na transfuzi erytrocytů nebo trombocytů. Pokud subjekt nepodstoupil žádnou transfuzi erytrocytů, resp. trombocytů v průběhu kterýchkoli z 56 po sobě následujících dnů období hlášení, byl v průběhu léčby považován za pacienta nezávislého na infuzi erytrocytů nebo trombocytů.
Z pacientů ve skupině léčené přípravkem Vidaza, kteří byli na počátku studie závislí na transfuzi erytrocytů, se 38,5 % (95% CI = 31,1; 46,2) z těchto pacientů stalo během léčby nezávislými na transfuzi erytrocytů, v porovnání s 27,6 % (95% CI = 20,9; 35,1) pacientů v kombinovaných skupinách CCR. U pacientů, kteří byli na počátku studie závislí na transfuzi erytrocytů a stali se v průběhu léčby nezávislými, byl medián doby trvání nezávislosti na transfuzi erytrocytů ve skupině s přípravkem Vidaza 13,9 měsíce a nebyl dosažen ve skupině CCR.
Z pacientů ve skupině léčené přípravkem Vidaza, kteří byli na počátku studie závislí na transfuzi trombocytů, se 40,6 % (95% CI = 30,9; 50,8) z těchto pacientů stalo během léčby nezávislými na transfuzi trombocytů, v porovnání s 29,3 % (95% CI = 19,7; 40,4) pacientů v kombinovaných skupinách CCR. U pacientů, kteří byli na počátku studie závislí na transfuzi trombocytů a stali se v průběhu léčby nezávislými, byl medián doby trvání nezávislosti na transfuzi trombocytů ve skupině s přípravkem Vidaza 10,8 měsíce a ve skupině CCR 19,2 měsíce.
Byla posuzována kvalita života v souvislosti se zdravím (health-related quality of life, HRQoL) za pomoci dotazníku týkajícího se kvality života Evropské organizace pro výzkum a léčbu onkologických onemocnění (European Organization for Research and Treatment of Cancer Core Quality ofLife Questionnaire, EORTC QLQ-C30). Údaje HRQoL bylo možné analyzovat na podskupině celé populace studie. Přestože je analýza omezená, dostupné údaje naznačují, že pacienti v průběhu léčby přípravkem Vidaza nepozorují významné zhoršení kvality života.
5.2 Farmakokinetické vlastnosti
Absorpce
Po subkutánním podání jednorázové dávky 75 mg/m2 se azacitidin rychle vstřebával s maximální plazmatickou koncentrací 750 ± 403 ng/ml po 0,5 h po aplikaci (první odběrový bod). Absolutní biologická dostupnost azacitidinu po subkutánním podání v porovnání s intravenózním podáním (jednorázové dávky 75 mg/m2) byla přibližně 89 % na základě plochy pod křivkou (AUC).
Plocha pod křivkou a maximální plazmatická koncentrace (Cmax) po subkutánním podání azacitidinu byly poměrné přibližně v dávkovém rozmezí 25 až 100 mg/m2.
Distribuce
Po intravenózně podané dávce byl průměrný objem distribuce 76 ± 26 l a systémová clearance byla 147 ± 47 l/hod.
Biotransformace
Na základě in vitro údajů se metabolismus azacitidinu nezdá být zprostředkován izoenzymy cytochromu P450 (CYP), UDP-glukuronosyltransferázou (UGT), sulfotransferázou (SULT) a glutathiontransferázou (GST).
Azacitidin podléhá spontánní hydrolýze a deaminaci zprostředkované cytidindeaminázou. U S9 frakcí z lidských jater probíhala tvorba metabolitů nezávisle na NADPH, což naznačuje, že metabolismus azacitidinu nebyl zprostředkován izoenzymy cytochromu P450. In vitro studie azacitidinu s kultivovanými lidskými hepatocyty naznačuje, že v koncentracích 1,0 ^M až 100 ^M (tj. až asi 30násobně vyšší než klinicky dosažitelné koncentrace) azacitidin neindukuje CYP 1A2, 2C19, 3A4 ani 3A5. Ve studiích hodnotících inhibici sady izoenzymů P450 (CYP 1A2, 2B6, 2C8, 2C9, 2C19, 2D6, 2E1 a 3A4) azacitidin v koncentracích až do 100 ^M nezpůsoboval inhibici. Z tohoto důvodu je indukce či inhibice CYP enzymů azacitidinem v klinicky dosažitelných plazmatických koncentracích nepravděpodobná.
Eliminace
Azacitidin se rychle ztrácí z plazmy s průměrným poločasem eliminace (t>/2) 41 ± 8 minut po subkutánním podání. Po subkutánním podání 75 mg azacitidinu/m2 jednou denně po dobu 7 dní nedochází k žádné kumulaci. Hlavní cestou eliminace azacitidinu a/nebo jeho metabolitů je vylučování močí. Po intravenózním a subkutánním podání 14C-azacitidinu bylo 85, resp. 50 % podané radioaktivity zjištěno v moči, zatímco ve stolici to bylo < 1 %.
Zvláštní populace
Vlivy poruch funkce jater (viz bod 4.2), pohlaví, věku nebo rasy na farmakokinetické vlastnosti azacitidinu nebyly cíleně zkoumány.
Porucha funkce ledvin
Porucha funkce ledvin nemá žádný výrazný vliv na farmakokinetickou expozici azacitidinu po jednorázovém ani po opakovaném subkutánním podání. Po subkutánním jednorázovém podání dávky 75 mg/m1 byly průměrné hodnoty expozice (AUC a Cmax) u pacientů s mírnou, středně závažnou a těžkou poruchou funkce ledvin zvýšené o 11-21 %, 15-27 %, respektive 41-66 %, ve srovnání s pacienty s normální funkcí ledvin. Expozice se však pohybovala ve stejném celkovém rozmezí expozic, jaké byly pozorovány u pacientů s normální funkcí ledvin. Azacitidin lze podávat pacientům s poruchou funkce ledvin bez počáteční úpravy dávek, pokud je u těchto pacientů sledována toxicita, protože azacitidin a/nebo jeho metabolity jsou vylučovány zejména ledvinami.
Farmakogenomika
Účinek známého polymorfizmu cytidindeaminázy na metabolismus azacitidinu nebyl cíleně zkoumán.
5.3 Předklinické údaje vztahující se k bezpečnosti
Azacitidin indukuje genové mutace a chromozomální aberace v bakteriálních a savčích buněčných systémech in vitro. Potenciální kancerogenita azacitidinu byla hodnocena u myší a potkanů. Azacitidin indukoval nádory hematopoetického systému u samic myší po intraperitoneálním podání 3krát týdně po dobu 52 týdnů. U myší, kterým byl podáván azacitidin intraperitoneálně po dobu 50 týdnů byl pozorován zvýšený výskyt nádorů v lymforetikulárním systému, plících, mléčné žláze a kůži. Studie tumorigenity u potkanů odhalila zvýšený výskyt nádorů varlat.
Studie časné embryotoxicity u myší odhalily 44 % četnost nitroděložní embryonální odúmrti (zvýšená resorpce) po jedné intraperitoneální injekci azacitidinu během organogeneze. Byly zjištěny vývojové abnormality mozku u myší po podání azacitidinu během uzavírání nebo před uzavřením tvrdého patra. U potkanů nezpůsobil azacitidin žádné nepříznivé reakce při podání v období před implantací, avšak v případě podání během organogeneze byl zřetelně embryotoxický. Fetální abnormality během organogeneze u potkanů zahrnují: anomálie CNS (exencefalie/encefalocele), anomálie končetin (mikromelie, koňská noha, syndaktylie, oligodaktylie) a další (mikroftalmie, mikrognatie, gastroschiza, edém, abnormality žeber).
Podání azacitidinu myším samcům před pářením s neléčenými samicemi mělo za následek snížení fertility a ztrátu potomstva během následného zárodečného a postnatálního vývoje. Léčba samců potkanů způsobila snížení hmotnosti varlat a nadvarlat, snížení počtu spermií, snížení počtu březostí, zvýšení počtu abnormálních embryí a zvýšení ztráty embryí u oplodněných samic (viz bod 4.4).
6. FARMACEUTICKÉ ÚDAJE
6.1 Seznam pomocných látek Mannitol (E421)
6.2 Inkompatibility
Tento léčivý přípravek nesmí být mísen s jinými léčivými přípravky s výjimkou těch, které jsou uvedeny v bodě 6.6.
6.3 Doba použitelnosti
Neotevřená injekční lahvička s práškem:
4 roky
Po rekonstituci:
Jestliže je přípravek Vidaza rekonstituován nechlazenou vodou na injekci, pak byla prokázána chemická a fyzikální stabilita pro použití rekonstituovaného léčivého přípravku při teplotě 25 °C 45 minut a při teplotě 2 °C až 8 °C 8 hodin.
Dobu použitelnosti rekonstituovaného léčivého přípravku je možné prodloužit rekonstitucí chlazenou (2 °C až 8 °C) vodou na injekci. Jestliže se přípravek Vidaza rekonstituoval chlazenou (2 °C až 8 °C) vodou na injekci, byla prokázána chemická a fyzikální stabilita pro použití rekonstituovaného léčivého přípravku při teplotě 2 °C až 8 °C 22 hodin.
Z mikrobiologického hlediska je třeba rekonstituovaný přípravek použít okamžitě. Jestliže není použit okamžitě, zodpovídá za podmínky a dobu uchování před použitím uživatel, a nesmí to být déle než 8 hodin při teplotě 2 °C až 8 °C po rekonstituci nechlazenou vodou na injekci, nebo 22 hodin po rekonstituci chlazenou (2 °C až 8 °C) vodou na injekci.
6.4 Zvláštní opatření pro uchovávání
Neotevřené injekční lahvičky
Tento léčivý přípravek nevyžaduje žádné zvláštní podmínky uchovávání.
Rekonstituovaná suspenze
Podmínky uchovávání tohoto léčivého přípravku po jeho rekonstituci jsou uvedeny v bodě 6.3.
6.5 Druh obalu a obsah balení
Injekční lahvička z bezbarvého skla typu I s butyl elastomerovou zátkou, hliníkovou pertlí a polypropylenovým krytem obsahující 100 mg azacitidinu.
Balení: 1 injekční lahvička
6.6 Zvláštní opatření pro likvidaci přípravku a pro zacházení s ním
Doporučení pro bezpečné zacházení
Přípravek Vidaza je cytotoxický léčivý přípravek a jako u jiných potenciálně toxických látek je třeba při manipulaci a přípravě azacitidinové suspenze postupovat opatrně. Mají být aplikovány postupy ke správné manipulaci a likvidaci protinádorových léčivých přípravků.
Jestliže se rekonstituovaný azacitidin dostane do kontaktu s kůží, okamžitě postižené místo pečlivě omyjte mýdlem a vodou. Pokud přijde do kontaktu se sliznicemi, vypláchněte pečlivě vodou.
Postup rekonstituce
Přípravek Vidaza je nutno rekonstituovat vodou na injekci. Dobu použitelnosti rekonstituovaného léčivého přípravku je možné prodloužit rekonstitucí chlazenou (2 °C až 8 °C) vodou na injekci. Podrobnosti o uchovávání rekonstituovaného přípravku jsou uvedeny níže. 2 1 3 4 5
se, že jste nenasáli do stříkačky žádný vzduch. Vytáhněte jehlu se stříkačkou z injekční lahvičky a jehlu zlikvidujte.
6. Pevně připojte novou subkutánní jehlu (doporučuje se velikost 25 G) ke stříkačce. Do jehly se před injekcí nemá nasát žádná suspenze, aby se snížil výskyt lokálních reakcí v místě aplikace.
7. Pokud je třeba (dávky nad 100 mg), zopakujte všechny výše uvedené kroky pro přípravu suspenze. U dávek vyšších než 100 mg (4 ml) se má dávka rovnoměrně rozdělit do 2 stříkaček (např. dávka 150 mg = 6 ml, 2 stříkačky, každá se 3 ml).
8. Obsah stříkačky s dávkou se musí těsně před podáním resuspendovat. Před podáním se má stříkačka naplněná rekonstituovanou suspenzí nechat po dobu až 30 minut dosáhnout teplotu přibližně 20 °C-25 °C. Pokud je uplynulá doba delší než 30 minut, suspenze se musí náležitě zlikvidovat a připravit nová. Při resuspendaci otáčejte rázně stříkačku mezi dlaněmi, až vznikne jednolitá kalná suspenze. Pokud suspenze obsahuje velké částice nebo sraženiny, musí se zlikvidovat.
Uchovávání rekonstituovaného přípravku
Podmínky uchovávání tohoto léčivého přípravku po jeho rekonstituci jsou uvedeny v bodě 6.3.
Kalkulace jednotlivé dávky
Celková dávka podle povrchu těla (body surface area, BSA) se vypočte následujícím způsobem:
Celková dávka (mg) = dávka (mg/m2) x BSA (m2)
Následující tabulka je uvedena pouze jako příklad výpočtu jednotlivé dávky azacitidinu na základě
průměrné hodnoty BSA 1,8 m2.
|
Dávka mg/m2 (% doporučené počáteční dávky) |
Celková dávka vycházející z BSA 1,8 m2 |
Potřebný počet injekčních lahviček |
Celkové potřebné množství rekonstituované suspenze |
|
75 mg/m2 (100 %) |
135 mg |
2 injekční lahvičky |
5,4 ml |
|
37,5 mg/m2 (50 %) |
67,5 mg |
1 injekční lahvička |
2,7 ml |
|
25 mg/m2 (33 %) |
45 mg |
1 injekční lahvička |
1,8 ml |
Způsob podání
Rekonstituovaný přípravek Vidaza se podává subkutánní injekcí (jehlu vsunout pod úhlem 45-90°), za použití jehly o velikosti 25 G, do horní části paže, do stehna nebo do břicha.
Dávky větší než 4 ml se mají aplikovat do dvou různých míst.
Místa vpichu injekce je třeba střídat. Další injekce je třeba podávat nejméně 2,5 cm od předchozího místa a nikdy ne do citlivého místa, do podlitiny, do zarudlého nebo zatvrdlého místa.
Veškerý nepoužitý přípravek nebo odpad musí být zlikvidován v souladu s místními požadavky.
7. DRŽITEL ROZHODNUTÍ O REGISTRACI
Celgene Europe Ltd 1 Longwalk Road Stockley Park Uxbridge UB11 1DB Velká Británie
8. REGISTRAČNÍ ČÍSLO(A)
EU/1/08/488/001
9. DATUM PRVNÍ REGISTRACE/PRODLOUŽENÍ REGISTRACE
Datum první registrace: 17. prosince 2008
Datum posledního prodloužení registrace: 17. prosince 2013
10. DATUM REVIZE TEXTU
Podrobné informace o tomto léčivém přípravku jsou k dispozici na webových stránkách Evropské agentury pro léčivé přípravky http://www.ema.europa.eu.
PŘÍLOHA II
A. VÝROBCI ODPOVĚDNÍ ZA PROPOUŠTĚNÍ ŠARŽÍ
B. PODMÍNKY NEBO OMEZENÍ VÝDEJE A POUŽITÍ
C. DALŠÍ PODMÍNKY A POŽADAVKY REGISTRACE
D. PODMÍNKY NEBO OMEZENÍ S OHLEDEM NA BEZPEČNÉ A ÚČINNÉ POUŽÍVÁNÍ LÉČIVÉHO PŘÍPRAVKU
A. VÝROBCI ODPOVĚDNÍ ZA PROPOUŠTĚNÍ ŠARŽÍ
Název a adresa výrobců odpovědných za propouštění šarží
Baxter Oncology GmbH Kantstrasse 2 33790 Halle/Westfalen Německo
Celgene Europe Ltd 1 Longwalk Road Stockley Park Uxbridge UB11 1DB Velká Británie
V příbalové informaci k léčivému přípravku musí být uveden název a adresa výrobce odpovědného za propouštění dané šarže.
B. PODMÍNKY NEBO OMEZENÍ VÝDEJE A POUŽITÍ
Výdej léčivého přípravku je vázán na lékařský předpis s omezením (viz příloha I: Souhrn údajů o přípravku, bod 4.2).
C. DALŠÍ PODMÍNKY A POŽADAVKY REGISTRACE • Pravidelně aktualizované zprávy o bezpečnosti
Držitel rozhodnutí o registraci předkládá pravidelně aktualizované zprávy o bezpečnosti pro tento léčivý přípravek v souladu s požadavky uvedenými v seznamu referenčních dat Unie (seznam EURD) stanoveném v čl. 107c odst. 7 směrnice 2001/83/ES a zveřejněném na evropském webovém portálu pro léčivé přípravky.
D. PODMÍNKY NEBO OMEZENÍ S OHLEDEM NA BEZPEČNÉ A ÚČINNÉ POUŽÍVÁNÍ LÉČIVÉHO PŘÍPRAVKU
• Plán řízení rizik (RMP)
Držitel rozhodnutí o registraci uskuteční požadované činnosti a intervence v oblasti farmakovigilance podrobně popsané ve schváleném RMP uvedeném v modulu 1.8.2 registrace a ve veškerých schválených následných aktualizacích RMP.
Aktualizovaný RMP je třeba předložit:
• na žádost Evropské agentury pro léčivé přípravky,
• při každé změně systému řízení rizik, zejména v důsledku obdržení nových informací, které mohou vést k významným změnám poměru přínosů a rizik, nebo z důvodu dosažení význačného milníku (v rámci farmakovigilance nebo minimalizace rizik).
Pokud se shodují data předložení aktualizované zprávy o bezpečnosti (PSUR) a aktualizovaného RMP, je možné je předložit současně.
PŘÍLOHA III
OZNAČENÍ NA OBALU A PŘÍBALOVÁ INFORMACE
A. OZNAČENÍ NA OBALU
Vidaza 25 mg/ml prášek pro injekční suspenzi Azacitidinum
Jedna injekční lahvička obsahuje azacitidinum 100 mg. Po rekonstituci obsahuje jeden ml suspenze azacitidinum 25 mg.
Obsahuje také mannitol.
Prášek pro injekční suspenzi. 1 injekční lahvička - 100 mg
Před použitím si přečtěte příbalovou informaci.
Pouze k jednorázovému použití. Suspenzi před podáním rázně protřepte. Subkutánní podání.
Uchovávejte mimo dohled a dosah dětí.
Cytotoxické
Použitelné do:
Doba použitelnosti rekonstituovaného léku viz příbalová informace.
9. ZVLÁŠTNÍ PODMÍNKY PRO UCHOVÁVÁNÍ
10. ZVLÁŠTNÍ OPATŘENÍ PRO LIKVIDACI NEPOUŽITÝCH LÉČIVÝCH PŘÍPRAVKŮ NEBO ODPADU Z NICH, POKUD JE TO VHODNÉ
Veškerý nepoužitý přípravek nebo odpad musí být zlikvidován v souladu s místními požadavky.
11. NÁZEV A ADRESA DRŽITELE ROZHODNUTÍ O REGISTRACI
Celgene Europe Ltd 1 Longwalk Road Stockley Park Uxbridge UB11 1DB Velká Británie
12. REGISTRAČNÍ ČÍSLO(A)
EU/1/08/488/001
13. ČÍSLO ŠARŽE
c.š.:
14. KLASIFIKACE PRO VÝDEJ
Výdej léčivého přípravku vázán na lékařský předpis
15. NÁVOD K POUŽITÍ
16. INFORMACE V BRAILLOVĚ PÍSMU
Nevyžaduje se - odůvodnění přijato.
MINIMÁLNÍ ÚDAJE UVÁDĚNÉ NA MALÉM VNITŘNÍM OBALU ŠTÍTEK INJEKČNÍ LAHVIČKY
1. NÁZEV LÉČIVÉHO PŘÍPRAVKU A CESTA/CESTY PODÁNÍ
Vidaza 25 mg/ml prášek pro injekční suspenzi
Azacitidinum
Subkutánní podání
2. ZPŮSOB PODÁNÍ
Před použitím si přečtěte příbalovou informaci.
3. POUŽITELNOST
Použitelné do:
4. ČÍSLO ŠARŽE
č.š.:
5. OBSAH UDANÝ JAKO HMOTNOST, OBJEM NEBO POČET
100 mg
6. JINÉ
B. PŘÍBALOVÁ INFORMACE
Příbalová informace: informace pro uživatele
Vidaza 25 mg/ml prášek pro injekční suspenzi
Azacitidinum
Přečtěte si pozorně celou příbalovou informaci dříve, než začnete tento přípravek používat, protože obsahuje pro Vás důležité údaje.
- Ponechte si příbalovou informaci pro případ, že si ji budete potřebovat přečíst znovu.
- Máte-li jakékoli další otázky, zeptejte se svého lékaře, lékárníka nebo zdravotní sestry.
- Pokud se u Vás vyskytne kterýkoli z nežádoucích účinků, sdělte to svému lékaři, lékárníkovi nebo zdravotní sestře. Stejně postupujte v případě jakýchkoli nežádoucích účinků, které nejsou uvedeny v této příbalové informaci. Viz bod 4.
Co naleznete v této příbalové informaci:
1. Co je přípravek Vidaza a k čemu se používá
2. Čemu musíte věnovat pozornost, než začnete přípravek Vidaza používat
3. Jak se přípravek Vidaza používá
4. Možné nežádoucí účinky
5 Jak přípravek Vidaza uchovávat
6. Obsah balení a další informace
1. Co je přípravek Vidaza a k čemu se používá Co je přípravek Vidaza
Přípravek Vidaza je prostředek proti rakovině, který patří do skupiny léků zvaných‘antimetabolity. Přípravek Vidaza obsahuje léčivou látku azacitidin.
K čemu se přípravek Vidaza používá
Vidaza se používá u dospělých, kteří nemohou podstoupit transplantaci kmenových buněk, k léčbě:
• myelodysplastických syndromů (MDS) vyššího rizika.
• chronické myelomonocytové leukemie (CMML).
• akutní myeloidní leukemie (AML).
Jsou to onemocnění, která postihují kostní dřeň a mohou způsobit problémy s normální tvorbou krvinek.
Jak přípravek Vidaza působí
Přípravek Vidaza působí tak, že zamezuje růstu rakovinných buněk. Azacitidin se vestavuje do genetického materiálu buněk (kyselina ribonukleová (RNA) a deoxyribonukleová (DNA)). Pravděpodobně působí tak, že mění způsob, jakým buňka zapíná a vypíná geny, a také tím, že narušuje tvorbu nové RNA a DNA. Zdá se, že tímto působením napravuje problémy se zráním a růstem mladých krvinek v kostní dřeni, které způsobují myelodysplastické poruchy, a zabíjí rakovinné buňky při leukemii.
Informujte se u svého lékaře nebo zdravotní sestry, pokud máte jakékoliv otázky týkající se působení přípravku Vidaza nebo toho, proč Vám byl tento přípravek předepsán. 6
Upozornění a opatření
Před použitím přípravku Vidaza se poraďte se svým lékařem, lékárníkem nebo zdravotní sestrou v následujících situacích:
• jestliže máte snížený počet krevních destiček, červených nebo bílých krvinek.
• jestliže máte onemocnění ledvin.
• jestliže máte onemocnění jater.
• jestliže jste někdy měl(a) onemocnění srdce nebo srdeční infarkt, anebo máte v anamnéze plicní onemocnění.
Krevní testy
Před zahájením léčby přípravkem Vidaza a na začátku každé léčebné periody (nazývané „cyklus“) Vám budou provedeny krevní testy. Tím se kontroluje, zda máte dostatek krevních buněk a zda vaše játra a ledviny správně fungují.
Děti a dospívající
Přípravek Vidaza se nedoporučuje pro použití u dětí a dospívajících do 18 let.
Další léčivé přípravky a přípravek Vidaza
Informujte svého lékaře, lékárníka nebo zdravotní sestru o všech lécích, které užíváte nebo jste užíval(a) v nedávné době. Přípravek Vidaza může ovlivňovat účinek jiných léků. Některé léky mohou také ovlivnit účinek přípravku Vidaza.
Těhotenství
Přípravek Vidaza se nesmí používat během těhotenství, protože může být škodlivý pro dítě.
Během léčby přípravkem Vidaza a ještě 3 měsíce po jejím ukončení používejte účinnou antikoncepci. Okamžitě informujte svého lékaře, pokud během léčby přípravkem Vidaza otěhotníte.
Pokud jste těhotná, domníváte se, že můžete být těhotná, nebo plánujete otěhotnět, poraďte se se svým lékařem nebo lékárníkem dříve, než začnete tento přípravek používat.
Kojení
Přípravek Vidaza nesmíte používat, jestliže kojíte. Není známo, zda se tento přípravek vylučuje do mateřského mléka.
Plodnost
Muži po dobu léčby přípravkem Vidaza nesmí počít dítě. Během léčby tímto přípravkem a ještě 3 měsíce po jejím ukončení používejte účinnou antikoncepci.
Informujte se u svého lékaře na možnost uchovat své sperma před zahájením této léčby.
Řízení dopravních prostředků a obsluha strojů
Neřiďte ani nepoužívejte nástroje nebo stroje, pokud pocítíte nežádoucí účinky, jako je únava.
3. Jak se přípravek Vidaza používá
Před podáním přípravku Vidaza Vám Váš lékař na začátku každého léčebného cyklu podá další lék,
aby zabránil nevolnosti a zvracení.
• Doporučená dávka přípravku je 75 mg na m6 povrchu těla. Lékař určí dávku tohoto přípravku v závislosti na Vašem celkovém stavu, tělesné výšce a hmotnosti. Lékař bude sledovat Váš vývoj a podle potřeby může dávku upravit.
• Vidaza se podává každý den po dobu jednoho týdne, potom následuje období 3 týdnů bez podávání přípravku. Tento „léčebný cyklus“ se opakuje každé 4 týdny. Obvykle podstoupíte nejméně 6 léčebných cyklů.
Tento přípravek Vám podá lékař nebo zdravotní sestra jako injekci pod kůži (subkutánně). Injekce může být podána do stehna, do břicha nebo do horní části paže.
Máte-li jakékoli další otázky týkající se používání tohoto přípravku, zeptejte se svého lékaře, lékárníka nebo zdravotní sestry.
4. Možné nežádoucí účinky
Podobně jako všechny léky může mít i tento přípravek nežádoucí účinky, které se ale nemusí vyskytnout u každého.
Informujte ihned svého lékaře, pokud zaznamenáte kterýkoli z následujících nežádoucích účinků:
• Ospalost, třes, žloutenka, nadmuté břicho a snadná tvorba podlitin. Toto mohou být příznaky selhání jater a mohou ohrožovat život.
• Otoky nohou a chodidel, bolest zad, snížené močení, zvýšená žízeň, rychlý puls, závrať a nevolnost, zvracení nebo snížená chuť k jídlu a pocity zmatenosti, neklidu nebo vyčerpání.
Toto mohou být příznaky selhání ledvin a mohou ohrožovat život.
• Horečka. Ta může být způsobena infekcí v důsledku sníženého počtu bílých krvinek, což může ohrožovat život.
• Bolest na hrudi nebo dušnost, což může být doprovázeno horečkou. To může být způsobeno infekcí na plících, označovanou jako „pneumonie“, a může ohrožovat život.
• Krvácení. Například krev ve stolici z důvodu krvácení v žaludku nebo ve střevech nebo krvácení do hlavy. To mohou být příznaky nízkého počtu krevních destiček v krvi.
• Dýchací potíže, otok rtů, svědění nebo vyrážka. To může být způsobeno alergickou (hypersenzitivní) reakcí.
Další nežádoucí účinky zahrnují:
Velmi časté nežádoucí účinky (mohou se vyskytnout u více než 1 osoby z 10)
• Snížený počet červených krvinek (anémie). Můžete se cítit unaveni a slabí.
• Snížený počet bílých krvinek. To může být doprovázeno horečkou. Jste také více náchylní k infekci.
• Nízký počet krevních destiček (trombocytopenie). Jste více náchylní ke krvácení a tvorbě podlitin.
• Zácpa, průjem, nevolnost, zvracení.
• Pneumonie.
• Bolest na hrudi, dušnost.
• Únava (vyčerpanost).
• Reakce v místě vpichu injekce včetně zarudnutí, bolesti nebo kožní reakce.
• Ztráta chuti k jídlu.
• Bolesti kloubů.
• Podlitiny.
• Vyrážka.
• Červené nebo purpurové skvrny pod kůží.
• Bolest břicha.
• Svědění.
• Horečka.
• Podráždění nosu nebo hrdla.
• Závrať.
• Bolest hlavy.
• Potíže se spaním (nespavost).
• Krvácení z nosu (epistaxe).
• Bolest svalů.
• Slabost (astenie).
• Ztráta tělesné hmotnosti.
• Nízká hladina draslíku v krvi.
Časté nežádoucí účinky (mohou se vyskytnout až u 1 osoby z 10)
• Krvácení v hlavě.
• Infekce krve způsobená bakteriemi (sepse). To může být způsobeno nízkou hladinou bílých krvinek v krvi.
• Selhání kostní dřeně. To může způsobit nízké hladiny červených a bílých krvinek a krevních destiček.
• Typ anémie, kdy je snížen počet červených a bílých krvinek a krevních destiček.
• Infekce v moči.
• Virová infekce způsobující tvorbu oparů (herpes).
• Krvácení z dásní, krvácení v žaludku nebo ve střevech, krvácení z konečníku způsobené hemeroidy (hemorhoidální krvácení), krvácení do oka, podkožní krvácení nebo krvácení do kůže (modřiny).
• Krev v moči.
• Vředy v ústech a na jazyku.
• Změny kůže v místě vpichu injekce. To může zahrnovat otok, zatvrdlinu, podlitinu, krvácení do kůže (modřina), vyrážku, svědění a změny v barvě kůže.
• Zarudnutí kůže.
• Infekce kůže (infekční celulitida-flegmóna).
• Infekce v nosu a krku nebo bolest v hrdle.
• Zánět nebo zahlenění nosu nebo dutin (sinusitida).
• Vysoký nebo nízký krevní tlak (hypertenze nebo hypotenze).
• Dušnost při pohybu.
• Bolest v krku a oblasti hlasivek.
• Špatné trávení.
• Letargie.
• Pocit celkové nevolnosti.
• Úzkost.
• Zmatenost.
• Ztráta vlasů.
• Selhání ledvin.
• Dehydratace.
• Bílý povlak pokrývající jazyk, vnitřní stranu tváře a někdy strop dutiny ústní (patro), dásně a mandle (plísňová infekce v dutině ústní).
• Mdloby.
• Pokles krevního tlaku při poloze vstoje (ortostatická hypotenze) vedoucí k závrati při vstávání nebo sedání.
• Spavost, ospalost (somnolence).
• Krvácení v souvislosti se zavedeným katetrem.
• Onemocnění postihující střeva, které může vést k horečce, zvracení a bolesti břicha (diverkulitida).
• Tekutina kolem plic (pleurální výpotek).
• Třesavka (zimnice).
• Svalové křeče.
• Vyvýšená svědivá vyrážka na kůži (kopřivka).
Méně časté nežádoucí účinky (mohou se vyskytnout až u 1 osoby ze 100)
• Alergická (hypersenzitivní) reakce.
• Třes.
• Selhání jater.
• Velké, švestkově zbarvené, vystouplé, bolestivé skvrny na kůži doprovázené horečkou.
• Bolestivé vředy na kůži (pyoderma gangrenosum)
Vzácné nežádoucí účinky (mohou se vyskytnout až u 1 osoby z 1 000)
• Suchý kašel.
• Bezbolestné otoky konečků prstů (paličkovité prsty).
• Syndrom nádorového rozpadu - metabolické komplikace, které se mohou objevit v průběhu léčby zhoubného onemocnění a někdy i bez léčby. Tyto komplikace jsou způsobené produktem odumírajících nádorových buněk a mohou zahrnovat následující: změny chemického složení krve; zvýšené hodnoty draslíku, fosforu, kyseliny močové a snížené hodnoty vápníku v krvi, což vede ke změnám funkce ledvin, srdečního rytmu, záchvatům/křečím a někdy ke smrti.
Není známo (z dostupných údajů nelze určit četnost výskytu)
• Infekce hlubších vrstev kůže, která se rychle šíří, přičemž dochází k poškození kůže a tkáně, a může ohrozit život (nekrotizující fasciitida).
Hlášení nežádoucích účinků
Pokud se u Vás vyskytne kterýkoli z nežádoucích účinků, sdělte to svému lékaři, lékárníkovi nebo zdravotní sestře. Stejně postupujte v případě jakýchkoli nežádoucích účinků, které nejsou uvedeny v této příbalové informaci. Nežádoucí účinky můžete hlásit také přímo prostřednictvím národního systému hlášení nežádoucích účinků uvedeného v Dodatku V. Nahlášením nežádoucích účinků můžete přispět k získání více informací o bezpečnosti tohoto přípravku.
5. Jak přípravek Vidaza uchovávat
Uchovávejte tento přípravek mimo dohled a dosah dětí.
Nepoužívejte tento přípravek po uplynutí doby použitelnosti uvedené na štítku injekční lahvičky a na krabičce. Doba použitelnosti se vztahuje k poslednímu dni uvedeného měsíce.
Za uchovávání přípravku Vidaza je zodpovědný Váš lékař, lékárník nebo zdravotní sestra. Oni také zodpovídají za přípravu a správnou likvidaci nespotřebovaného přípravku Vidaza.
Neotevřené injekční lahvičky tohoto přípravku - nevyžadují žádné zvláštní podmínky uchovávání.
Při okamžitém použití
Jakmile je suspenze připravena, musí být podána do 45 minut.
Při pozdějším použití
Jestliže je suspenze přípravku Vidaza připravena za použití nechlazené vody na injekci, musí se suspenze okamžitě po připravení umístit do chladničky (2 °C-8 °C). Zde je možné ji uchovávat maximálně 8 hodin.
Jestliže je suspenze přípravku Vidaza připravena za použití vody na injekci, která byla uchovávaná v chladničce (2 °C-8 °C), musí se suspenze okamžitě po připravení umístit do chladničky (2 °C-8 °C). Zde je možné ji uchovávat maximálně 22 hodin.
Před podáním se má suspenze nechat po dobu až 30 minut dosáhnout pokojovou teplotu (20 °C-25 °C).
Jsou-li v suspenzi přítomné velké částice, je nutné suspenzi zlikvidovat.
6. Obsah balení a další informace Co přípravek Vidaza obsahuje
• Léčivou látkou je azacitidinum. Jedna injekční lahvička obsahuje azacitidinum 100 mg. Po rekonstituci ve 4 ml vody na injekci obsahuje rekonstituovaná suspenze 25 mg azacitidinu/ml.
• Pomocnou látkou je mannitol (E421).
Jak přípravek Vidaza vypadá a co obsahuje toto balení
Vidaza je bílý prášek pro injekční suspenzi a dodává se ve skleněné injekční lahvičce, která obsahuje 100 mg azacitidinu. Jedno balení obsahuje jednu injekční lahvičku přípravku Vidaza.
Držitel rozhodnutí o registraci a výrobce
Celgene Europe Ltd 1 Longwalk Road Stockley Park Uxbridge UB11 1DB Velká Británie NEBO
Držitel rozhodnutí o registraci
Celgene Europe Ltd 1 Longwalk Road Stockley Park Uxbridge UB11 1DB Velká Británie
Výrobce
Baxter Oncology GmbH Kantstrasse 2 33790 Halle/Westfalen Německo
Tato příbalová informace byla naposledy revidována
Podrobné informace o tomto léčivém přípravku jsou k dispozici na webových stránkách Evropské agentury pro léčivé přípravky http://www.ema.europa.eu. Na těchto stránkách naleznete též odkazy na další webové stránky týkající se vzácných onemocnění a jejich léčby.
Následující informace jsou určeny pouze pro zdravotnické pracovníky:
Doporučení pro bezpečné zacházení
Přípravek Vidaza je cytotoxický léčivý přípravek a jako u jiných potenciálně toxických látek je třeba při manipulaci a přípravě azacitidinové suspenze postupovat opatrně. Mají být aplikovány postupy ke správné manipulaci a likvidaci protinádorových léčivých přípravků.
Jestliže se rekonstituovaný azacitidin dostane do kontaktu s kůží, okamžitě postižené místo pečlivě omyjte mýdlem a vodou. Pokud přijde do kontaktu se sliznicemi, vypláchněte pečlivě vodou.
Inkompatibility
Tento léčivý přípravek nesmí být mísen s jinými léčivými přípravky s výjimkou těch, které jsou uvedeny níže (viz „Postup rekonstituce^).
Postup rekonstituce
Přípravek Vidaza je nutno rekonstituovat vodou na injekci. Dobu použitelnosti rekonstituovaného léčivého přípravku je možné prodloužit rekonstitucí chlazenou (2 °C až 8 °C) vodou na injekci. Podrobnosti o uchovávání rekonstituovaného přípravku jsou uvedeny níže.
1. Je třeba si připravit následující pomůcky:
injekční lahvičku (lahvičky) azacitidinu, injekční lahvičku (lahvičky) s vodou na injekci, nesterilní chirurgické rukavice, alkoholové polštářky, 5ml injekční stříkačku (stříkačky) s jehlou (jehlami).
2. Natáhněte 4 ml vody na injekci do stříkačky, ujistěte se, že jste nenasáli žádný vzduch.
3. Vsuňte jehlu se stříkačkou obsahující 4 ml vody na injekci skrz pryžový uzávěr injekční lahvičky s azacitidinem a vstříkněte vodu na injekci do injekční lahvičky.
4. Vyjměte stříkačku a jehlu. Injekční lahvičku je třeba rázně protřepat, až se utvoří rovnoměrná kalná suspenze. Po rekonstituci obsahuje jeden ml suspenze 25 mg azacitidinu (100 mg/4 ml). Rekonstituovaný přípravek je homogenní, kalná suspenze, bez sraženin. Pokud suspenze obsahuje velké částice nebo sraženiny, musí se zlikvidovat. Po rekonstituci suspenzi nefiltrujte, mohlo by dojít k odstranění léčivé látky. Je potřeba vzít v úvahu, že filtry jsou obsaženy
v některých adaptérech, jehlách a uzavřených systémech; proto se tyto systémy nemají používat pro podání léčivého přípravku po rekonstituci.
5. Očistěte pryžový uzávěr a vsuňte do injekční lahvičky novou stříkačku s jehlou. Injekční lahvičku je třeba otočit dnem vzhůru. Ujistěte se, že špička jehly je pod hladinou kapaliny. Natáhněte píst zpět a odeberte množství léčivého přípravku potřebné pro jednu dávku. Ujistěte se, že jste nenasáli do stříkačky žádný vzduch. Vytáhněte jehlu se stříkačkou z injekční lahvičky a jehlu zlikvidujte.
6. Pevně připojte novou subkutánní jehlu (doporučuje se velikost 25 G) ke stříkačce. Do jehly se před injekcí nemá nasát žádná suspenze, aby se snížil výskyt lokálních reakcí v místě aplikace.
7. Pokud je třeba (dávky nad 100 mg), zopakujte všechny výše uvedené kroky pro přípravu suspenze. U dávek vyšších než 100 mg (4 ml) se má dávka rovnoměrně rozdělit do 2 stříkaček (např. dávka 150 mg = 6 ml, 2 stříkačky, každá se 3 ml).
8. Obsah stříkačky s dávkou se musí těsně před podáním resuspendovat. Teplota suspenze v době podání injekce má být přibližně 20 °C-25 °C. Při resuspendaci otáčejte rázně stříkačku mezi dlaněmi, až vznikne jednolitá kalná suspenze. Pokud suspenze obsahuje velké částice nebo sraženiny, musí se zlikvidovat.
Uchovávání rekonstituovaného přípravku
K okamžitému použití
Suspenzi přípravku Vidaza je možné připravit těsně před použitím, ale rekonstituovaná suspenze se musí aplikovat během 45 minut. Pokud je uplynulá doba delší než 45 minut, rekonstituovaná suspenze se musí náležitě zlikvidovat a připravit nová.
Pro pozdější použití
Jestliže je k rekonstituci použita nechlazená voda na injekci, musí se rekonstituovaná suspenze okamžitě uchovat v chladničce (2 °C až 8 °C). Zde je možné ji uchovávat maximálně 8 hodin. Pokud je uplynulá doba uchovávání v chladničce delší než 8 hodin, suspenze se musí náležitě zlikvidovat a připravit nová.
Jestliže je k rekonstituci použita chlazená (2 °C až 8 °C) voda na injekci, musí se rekonstituovaná suspenze okamžitě uchovat v chladničce (2 °C až 8 °C). Zde je možné ji uchovávat maximálně 22 hodin. Pokud je uplynulá doba uchovávání v chladničce delší než 22 hodin, suspenze se musí náležitě zlikvidovat a připravit nová.
Před podáním se má stříkačka naplněná rekonstituovanou suspenzí nechat po dobu až 30 minut dosáhnout teplotu přibližně 20 °C-25 °C. Pokud je uplynulá doba delší než 30 minut, suspenze se musí náležitě zlikvidovat a připravit nová.
Kalkulace jednotlivé dávky
Celková dávka podle povrchu těla (body surface area, BSA) se vypočte následujícím způsobem: Celková dávka (mg) = dávka (mg/m2) x BSA (m2)
Následující tabulka je uvedena pouze jako příklad výpočtu jednotlivé dávky azacitidinu na základě průměrné hodnoty BSA 1,8 m2.
|
Dávka mg/m2 (% doporučené počáteční dávky) |
Celková dávka vycházející z BSA 1,8 m2 |
Potřebný počet injekčních lahviček |
Celkové potřebné množství rekonstituované |
|
suspenze | |||
|
75 mg/m2 (100 %) |
135 mg |
2 injekční lahvičky |
5,4 ml |
|
37,5 mg/m2 (50 %) |
67,5 mg |
1 injekční lahvička |
2,7 ml |
|
25 mg/m2 (33 %) |
45 mg |
1 injekční lahvička |
1,8 ml |
Způsob podání
Po rekonstituci suspenzi nefiltrujte.
Rekonstituovaný přípravek Vidaza se podává subkutánní injekcí (jehlu vsunout pod úhlem 45-90°), za použití jehly o velikosti 25 G, do horní části paže, do stehna nebo do břicha.
Dávky větší než 4 ml se mají aplikovat do dvou různých míst.
Místa vpichu injekce je třeba střídat. Další injekce je třeba podávat nejméně 2,5 cm od předchozího místa a nikdy ne do citlivého místa, do podlitiny, do zarudlého nebo zatvrdlého místa.
Veškerý nepoužitý přípravek nebo odpad musí být zlikvidován v souladu s místními požadavky.
35
Natáhněte 4 ml vody na injekci do stříkačky, ujistěte se, že jste nenasáli žádný vzduch.
Je třeba si připravit následující pomůcky:
injekční lahvičku (lahvičky) azacitidinu, injekční lahvičku (lahvičky) s vodou na injekci, nesterilní chirurgické rukavice, alkoholové polštářky, 5ml injekční stříkačku (stříkačky) s jehlou (jehlami).
Vsuňte jehlu se stříkačkou obsahující 4 ml vody na injekci skrz pryžový uzávěr injekční lahvičky s azacitidinem a vstříkněte vodu na injekci do injekční lahvičky.
Vyjměte stříkačku a jehlu. Injekční lahvičku je třeba rázně protřepat, až se utvoří rovnoměrná kalná suspenze. Po rekonstituci obsahuje jeden ml suspenze 25 mg azacitidinu (100 mg/4 ml). Rekonstituovaný přípravek je homogenní, kalná suspenze, bez sraženin. Pokud suspenze obsahuje velké částice nebo sraženiny, musí se zlikvidovat. Po rekonstituci suspenzi nefiltrujte, mohlo by dojít k odstranění léčivé látky. Je potřeba vzít v úvahu, že filtry jsou obsaženy
v některých adaptérech, jehlách a uzavřených systémech; proto se tyto systémy nemají používat pro podání léčivého přípravku po rekonstituci.
Očistěte pryžový uzávěr a vsuňte do injekční lahvičky novou stříkačku s jehlou. Injekční lahvičku je třeba otočit dnem vzhůru. Ujistěte se, že špička jehly je pod hladinou kapaliny. Natáhněte píst zpět a odeberte množství léčivého přípravku potřebné pro jednu dávku. Ujistěte
Čemu musíte věnovat pozornost, než začnete přípravek Vidaza používat Nepoužívejte přípravek Vidaza
• jestliže jste alergický(á) na azacitidin nebo na kteroukoli další složku tohoto přípravku (uvedenou v bodě 6).
• jestliže máte pokročilou rakovinu jater.
• jestliže kojíte.